▲時代は、ひとつの要素で動くわけではない。認知症治療薬の登場と認知症基本法、そして認知症当事者の発信と参画が組み合わさって社会が動く。認知症医療者は、ともに新たな時代を切り拓く仲間であり当事者だ。
認知症を取り巻く時代状況が、潮が満ちてくるようにして変わりつつある。
思えば、かつて痴呆と呼ばれ世間から隠されていた痴呆の人々がやがて認知症の人という呼称となり、家族の思いを寄せあうようにして家族の会が結成され、当事者の発信につながり、そして施策が追いつくようにして更新され、認知症基本法を生み出した。
それはひとつのフェイズの終了であると同時に、新たなフェイズの始まりの扉を開くことになった。
だが、その扉がどのように開かれたのか、その先にそのような社会の風景が待ち受けているのか、まだ見えてこない。
認知症を取り巻く時代の潮目の変化とはどんなものなのだろう。
具体的な視点を据えるために、認知症医療の動向を軸に考えてみる。医療は常に、医療者やその研究者で専権的に論じられているが、時代はその専門家体質を限りなく社会に拓くことを求めている。医療とは、医療者以外の人々が圧倒的なステークホルダーであり当事者なのである。
認知症医療を拓く。それはどういうことか。
|「空白の期間」と診断後支援
認知症医療が、その関係者筆頭である認知症の人との関わりを濃厚にした接点が「診断後支援」である。
認知症医療の診断後支援に一撃を加えたのが、認知症当時者の指摘だった。それはほとんど告発に近いインパクトを備えていた。
2014年に東京で開催された認知症サミット後継イベントの開会スピーチで認知症当事者の藤田和子氏が発した「空白の期間」である。
認知症を早期に診断されても認知症の初期段階での本人の不安への支援は皆無で、診断された当事者の前に広がるのは不安と絶望ばかり。それは何の支援もない「空白の期間」であり、早期診断は早期絶望だとしたのである。
そこから認知症の診断後支援は、診察室からこの社会の現実の只中に拓かれていくことになる。リンクワーカー、社会的処方、認知症とともに生きる地域といった概念はここから語られた。
しかし、今押し寄せている時代の潮流は、冒頭に挙げた認知症を取り巻く潮目の変化である。
どういうことか。3つの要素がある。それは次の3点だ。
認知症治療薬の登場
認知症基本法の成立
認知症当事者の発信
|認知症治療薬の登場が変えるもの
認知症治療薬、レカネマブについては大阪大学の池田学教授によれば、一般にはレカネマブのメリットは直ちには見えてこない。だが、病気のメカニズムに直接働きかける初の治療薬であることが重要で、アルツハイマーを含む神経変性症の治療を変える大きなブレークスルーの可能性があり、今後の認知症の治療戦略のターニングポイントになるとしている。
つまり、やがては「認知症が治る時代」が現実のこととして視程に入ってきたのである。
もちろん「認知症が治る」とすっぱり切り替わるはずもないのだが、池田教授の指摘する5年なり10年なりのスパンで展望すれば、時代はある確度をもって、これまでの認知症を取り巻く状況と意識は様変わりすることを示している。今から、その時代への新たな認知症医療の構想力を持つことが必要だ。
この社会の認知症医療や福祉観は、実は、「認知症は治らない」を前提に組み上げられている。
「認知症とともに生きる」とは、認知症は治すことはできない、しかしそれを個の不幸ではなく、地域社会の誰もが自分ごととして受け入れ、社会に潜在する偏見や差別を乗り越える福祉的な意思表明を、「ともに生きる」としている。
斜めに見れば、「認知症とともに生きる」とは、「認知症は治らない。だけど大丈夫、私たちがともに生きる社会にしてあげる」と言ったマジョリティの側からの無意識ながらの善意の提案なのである。
|認知症が治る時代の診断後支援とは
医療もまた、「認知症は治すことができない」とする医療の苦渋を呑み込むようにして「治す医療」から「支える医療」としてケアと連携し、診断後支援の拡充を図り、地域社会の「認知症とともに生きる」ことを認知症医療の柱としている。
では、「認知症が治る時代」の診断後支援はどうなるのだろう。
この新たな認知症治療薬は、限定的な処方と効果である以上、厳密な診断、治療、診断後支援が必要で、その意味では認知症医療の全ての局面でより繊細厳密な対応が求められる。
さらには今後は、この治療薬が適応される人とそうでない人との分断が医療経済や医療環境、医療診断でもたらされるという事態も考えなければならない。診断後支援も、5年から10年の長い時間をフォローすることが必要になるだろうと池田教授は示唆するが、となると今の診断後支援のあり方自体も根底から組み直す必要がある。
認知症が治る時代というのは、認知症医療の枠を越え、老いやそれに伴う慢性疾患やフレイルなどの社会疾患といった全体性の中にネットワークを持つ必要がある。認知症の診断後支援は、医療だけでなく、施設や自治体、福祉とともに機能する社会システムとすることが必要だろう。
さらに俯瞰すれば、認知症医療自体がその枠を押し広げ、学際的で広大な領域を持つ老年学(ジェロントロジー・gerontology)と合流し、この国の少子超高齢社会の医療の核となることは考えられないだろうか。時代はそのように求めている。
|認知症基本法は何をもたらすのか
その変化の潮目の二つ目が「共生社会の実現を推進するための認知症基本法」である。
ただ、この基本法が時代を変え社会を規定するといった無邪気な期待感には注意したほうがいい。この基本法自体が社会を変えるのではなく、これまでの地域社会の片隅からの認知症当事者とともにある活動や医療や福祉の認知症観の変更への取り組みなど、それまでの10年以上に渡る市民社会の変革意思の蓄積が、この基本法になったことには留意しておきたい。
認知症基本法はその目指すところを、法律名称として「共生社会の実現」としている。
これまでの「認知症にやさしい社会」や「認知症フレンドリー社会」といった「認知症の人のため」といったニュアンスを拭い取り、いきなり「共生社会の実現」という全体性に置き換えたのである。
|共生社会とは 認知症をインクルーシブ・包摂する
そこにあるのはこれまでの認知症を対策や課題とするといった対象化からの脱却である。
認知症を生きる人々を基本法では「基本的人権を享有する個人」と、あたりまえの個として社会の成員に組み入れている。それは、認知症をあたりまえに包摂した社会への変容である。
言い換えれば、ここにあるのは認知症限定の発想ではない。「認知症を見る、診る」の診断対象を逆転させ、「認知症から、社会を見る」「認知症が、社会をケアする」といったパラダイムシフトと捉えたほうがいい。
余談になるが、この「共生社会の実現を推進するための認知症基本法」の「共生社会」にあたる英訳は存在しないのだと基本法作成に携わった厚労省の担当者は言う。
では、私たちの掲げる「共生社会」を英語ではどういうのか。それはInclusive Society(インクルーシブ ソサエティー・包摂の社会)なのである。
ちなみに、「共生社会の実現を推進するための認知症基本法」の英訳は、
「The Basic Act on Dementia to Promote an Inclusive Society」
である。
基本法は、どこかで私たちのこれまでの共生観をも問い直しているようだ。
|診断後支援への当事者参画としてのピア・サポート
そして時代の三つ目の流れに当事者の発信がある。とりわけこの局面では近年の認知症医療への当事者参画を見ていこう。
認知症医療は「空白の期間」という当事者からの問いへの誠実な返歌として、当事者とともに新しい医療風景を創り出した。
診断後支援の実践のひとつに、認知症当事者によるピア・サポートがある。その取り組みとして、宮城県仙台市のいずみの杜診療所での、認知症当事者丹野智文氏による診療所内のピア・サポートに注目したい。これは当事者の発想からの取り組みで、しかも医療機関の中に設けられ、医療と当事者との協働なのである。
診断直後の本人の混乱や不安への対応はピアとしての当事者が関わることが最も必要なことであるというのが、このピア・サポートをはじめた丹野智文氏の信念である。
2022年6月にイギリスロンドンでの国際アルツハイマー病協会国際会議(ADI)では、丹野智文氏がこのイン・クリニック・ピア・サポートの取り組みを当事者でなければできない診断後支援であると報告し、大きな関心を集めた。
ピア・サポートは、知られている北海道浦河での当事者研究を受け継いでいる。
東京大学先端技術研究センター特任講師で小児科医の熊谷晋一郎氏は、脳性麻痺の当事者であり研究者であるが、当事者研究とは「絶望を分かち合うという希望」だとする。絶望の反対語が希望なのではない。不安や絶望というネガティブな感情のありかを当事者同士で探求すること自体が、「希望」なのだとしている。
当事者の抱える理不尽な不安と絶望を、医療や福祉の専門家に委ねるのではなく自分たちで研究対象として捉え直し、同じ経験を持つ仲間とその意味や対処の仕方を探り当てることが当事者研究である。当事者の側に経験専門家としての力があるとするところから当事者研究は起動する。
つけ加えるなら、当事者が経験する不安とは、そこに意味をつけられないことにある。その経験に意味を与えるのが、同じような経験を持つ仲間であり、その経験を分かち合うことで互いの不安の経験に意味を与えることができ自身で対処法を見出すことが出来る。それが当事者研究である。
仙台の丹野智文氏が医療と連携して実践する院内ピア・サポートはそのような取り組みである。空白の期間という不安と絶望に塗り込められた孤立は、医療だけでは支援できない。当事者がともに向き合うピアの力で初めて絶望を分かち合うという希望とすることができるとする。
|認知症医療は 人間の「存在不安」に向き合う
そもそも、という地点に立ち返れば診断後支援とは、診断前後の本人の思いをどう捉えるかである。とりわけ診断直後からの不安や絶望に、認知症医療はどこまで寄り添えるのだろうか。
認知症の病理の奥底にあるのは、診断によってそれまでの自己の全てが奪われると言った表現で示される「存在の不安」である。
人間存在の不安、そして絶望。言ってみれば心理学や文学、さらには哲学の領域に重なる人間存在に、医療はどう向き合えるのか。
一旦、認知症医療を離れて、先端医療の動向を重ねると、この課題こそが、これからの認知症医療の命題であることが見えてくる。
|がん医療の「トータルペイン・全人的苦痛」と存在不安
先端医療といえばがん医療がその代表だろう。
重篤疾病の中で、「ともに生きる」を打ち出すのが、がん医療である。生涯で2人にひとりががんになるという罹患率の高さと、がんとの人生が長く続くということからで、それは認知症とともに生きることと同じ心情経験とも言える。
「がんと生きる」ことの背景には、実はがん医療の目覚ましい進歩と成果がある。
がん医療の進歩はがん生存率を飛躍的に高め、今やがんの5年生存率は66.2%、10年生存率で見ても53%と、がんによっては早期発見と対応でほぼ治ると言っていい。
ところがこの成果によって、がんを経験した人ががんとともに生きる人生も、当然ながらこれまでになく長い旅路になる。私たちが歓迎する医療の進歩が、実は新たな深い不安を生んでいく。
そこにあるのは「病の不安」というより自分の「存在の不安」なのである。医療の「治す」旅路と患者自身の「生きる」旅路とが、いつしか別々の道筋に分かれていく。
2006年6月に、がん対策基本法が成立した。
この基本法にむけても、多くのがん患者とその家族が声をあげた。とりわけ、同年5月の参議院本会議で山本孝史議員は、自らもがん患者であることを公表し命をかけて、基本法の成立を訴えた。山本議員は基本法成立を見届けるようにして、翌年2007年に亡くなった。
がん対策基本法を成立させたのも、切実な当事者の声と命のものがたりだったのである。
現在、がん対策推進基本計画には、「死亡率の減少」「がんとの共生」とならび、「すべてのがん患者の苦痛の軽減」が目標に挙げられている。
がん医療の苦痛の軽減とはどんなことなのか。
「心が痛い」という表現がある。極限の悲哀が刃(やいば)となって心を貫く。
痛苦だけではない、我と我が身を抱きしめても崩れ落ちるような底知れない不安という心の痛み。「痛み」は、形を変え、すこやかな心身をさいなみ、心と身体と自己存在を打ち砕く。
そんなすべての痛み、「身体的苦痛」「精神的苦痛」「社会的苦痛」「スピリチャルな苦痛」に向き合う医療の形が、「全人的苦痛」トータルペインに向き合う緩和医療なのである。
私はこのトータルペインの概念図を見るたびに、ある感慨にとらわれる。
ここには医療の枠組みを超えたまさに全人的なふるまいが描かれている。ここには福祉の要素の全てもまた書き込まれている。福祉関係者が見て、先を越されたと思うのではないか。
人のつらさや困難にどう向き合うのか。医療技術の進歩だけが先進なのではない。ここにこそ、がん医療の先進性がある。患者の声が発信されることで、がん医療は、患者と共に作り上げる道を探り当ててきた。
ここに認知症医療は合流する。
|「認知症」は 社会をケアする
私たちはこの「少子超高齢社会」をいつも不安と怯えの中でしか描けない。
だが、認知症を生きる人は、自身の認知症を見つめ、その過程での衰退や喪失を意識的に引き受けていくミッションを持つ人々である。言い換えれば、人間という存在不安と診断直後から向き合わざるを得なかった「経験専門家」なのである。
私たちの存在不安には、医療も福祉も応えることができない。
存在不安は「病の不安」ではなく、「人間の存在への不安」だからだ。
だが、認知症医療はその始めから、スピリチュアリティー、人間の存在不安に真正面から向き合ってきた。「私は誰になっていくのか」「私はどう生きるのか」「奪われていく私」と。
認知症治療薬、基本法、そして当事者発信、時代の三つの潮目の交点に浮き上がるのは、実は新たな姿の認知症医療への大きな期待ではないか。時代がそのことを求めている。
医療がその専門性に還元主義的に閉じるのではなく、医療者としてのふるまいを一旦、手放し、自身の「人間」の地点から拓いていけば、「医療に何ができるのか」ではなく、「認知症と何ができるのか」と問い直すことになる。
それは必然的に踏み上げるようにして、「この社会はどうあったらいいのか」という命題への認知症医療の参画につながっていく。
そこにあるのが、「認知症は社会をケアする」というひろびろとした認知症医療の姿であろう。
時代はそのことを期待している。
※ 「認知症は社会をケアする」とは どういうことか
https://www.ninchisho-forum.com/eyes/machinaga_130.html
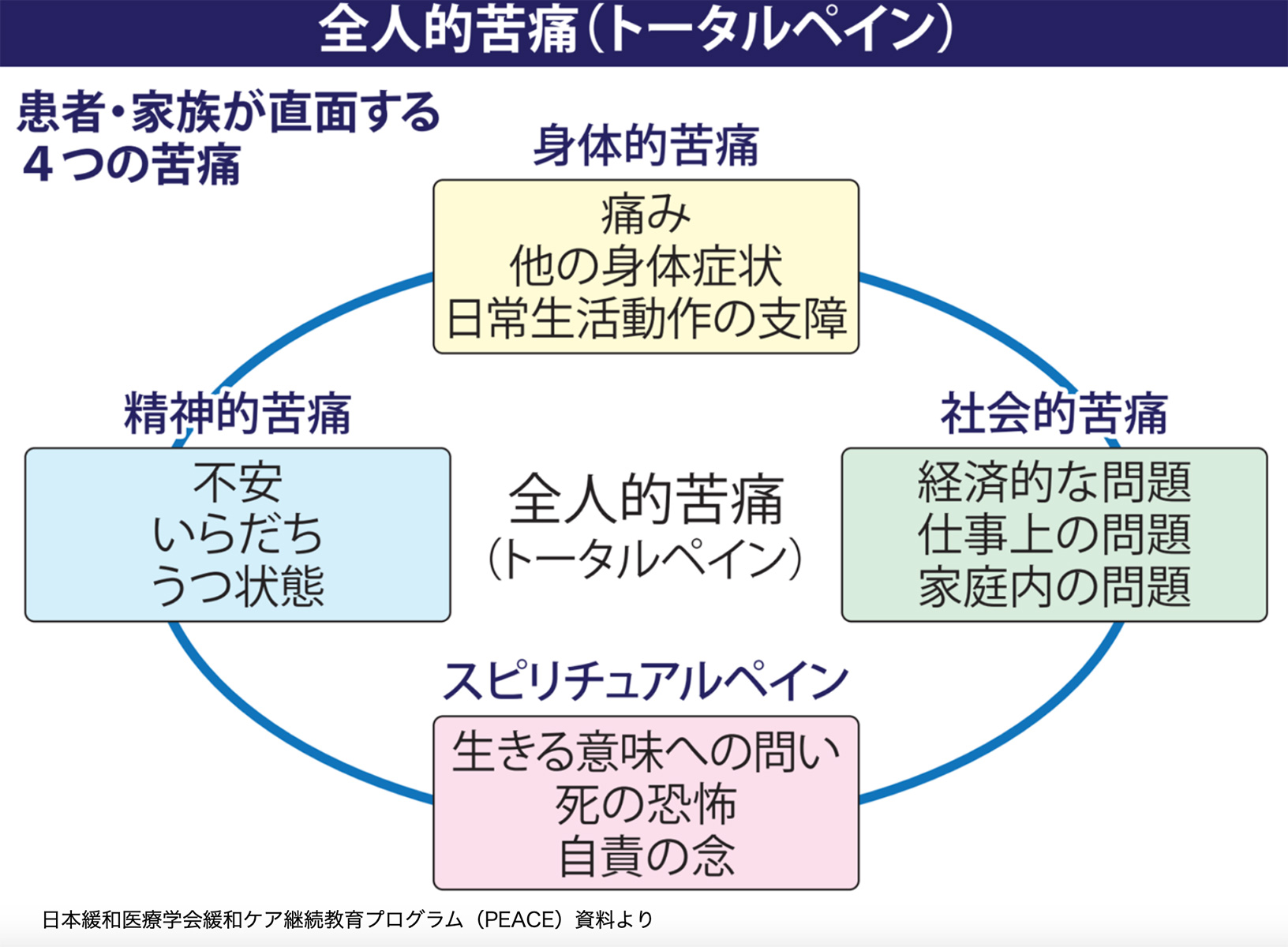
▲がんの緩和医療は、がん手術などによる痛みだけではなく、なぜ生きるのか、死ぬということへの怖れというスピリチャルな痛みなど、人間のすべての「痛み」に向き合う。それはそのまま、あくまで人間存在に寄り添うとする認知症医療の姿に重なる。
|第274回 2024.3.6|